足関節捻挫と受傷後の足関節の不安定性や可動域減少は、当院でもご相談件数が多い症例の一つ。
しかし足関節捻挫は長期間放置(10年以上)されるケースが多い。
長期間放置された足関節の可動域制限はすぐに元に戻ることはなく、将来的な関節可動域のさらなる減少を遅延させることが優先になる。
様々なトレーニングを行なっても機能回復までにそれなりに時間がかかり非常に忍耐を要求される。
捻挫受傷後の足関節可動域制限は、将来的に膝や腰など筋骨格系全般に影響する可能性があるので受傷後すぐの治療とリハビリを推奨したい。
さて、今回のブログは足関節捻挫とその後の足関節機能低下についての最新の考察をまとめていきたい。
An Updated Model of Chronic Ankle Instability
足首の捻挫はスポーツ選手から最も頻繁に報告される傷害の一つで、足関節外側の靭帯損傷が患者の属性に関係なく足首捻挫の大部分を占める。
足関節外側靭帯損傷(LAS)は再受傷率が高く、LASの後遺症は公衆衛生上の懸念事項となっている。
慢性足関節不安定性(CAI)は、痛み、脱力、足首の可動域(ROM)減少などの継続的な症状が特徴。
病院の救急で治療を受けた初回の足関節捻挫の患者を対象に行われた研究では、12ヶ月後の時点で40%がCAIを発症していることを明らかになっている。
1965年以降、CAIに関して活発な議論が行われてきた。
「機能的不安定性」という言葉もそれらの議論の中で誕生している。
ある研究者は議論の中で、足関節の病的な弛緩による機械的不安定性が、足首の機能的不安定性の最初の原因であることは稀であると断言し、
・足関節の被膜と靭帯にある求心性神経線維は、運動中に足関節を安定させるための反射を補助している。
・足関節が「捻挫」した場合、損傷した関節の部分的な脱神経が起こる。
・足部の反射的安定性が損なわれ、足が「曲がる」傾向がある。
と提唱し、さらに足関節捻挫からの回復期に協調運動を行っていた患者は、機能的不安定性の発生率が低いことを示す証拠を示している。
一方、1980年代にCAIの原因を理解することを目的とした一連の研究では、機能的不安定性は固有感覚障害だけによるものではなく、感覚運動制御の変化、特に姿勢制御の障害、足関節外転筋力の低下、損傷した足関節近傍筋の運動制御変化によるものと結論づけられている。
この頃から機能的不安定性をLAS後の持続症状として記述し、機能的不安定性は感覚運動に原因があるという考え方に文献がシフトし、LAS後の再発性・持続的不安定性の原因として捉えられるようになった。
時を経て2000年に発表された機能的足関節不安定症に関する包括的な文献レビューでは、バランス、関節位置覚、立脚摂動に対する腓骨筋反応時間、末梢神経伝導、筋力、ROMの障害など、足関節不安定性に関連する感覚運動障害の証拠がまとめられた。
2002年に発表された論文では、機械的不安定と機能的不安定という用語は使用されず、代わりに機械的不全と機能的不全という言葉を用いてCAI発症要因を記述している。
・機械的不全・・・病的弛緩、関節運動制限、退行性変化、滑膜変化
・機能的不全・・・固有感覚、神経筋制御、筋力、姿勢制御の障害
このモデルにより、機能不全が臨床的に確認された場合、特定の機能不全に対処する治療法を開発することが可能になった。
その後現在に至るまでCAI原因に関する拡張モデルが発表されたが、自己申告による機能、健康関連QOL、運動恐怖症、運動パターンの変化、身体活動レベルなど新しいエビデンスの出現や、生物心理社会モデル、動的システム理論、痛みの神経回路理論などの損傷パラダイムの出現によって最新モデルの必要性が強くなっている。
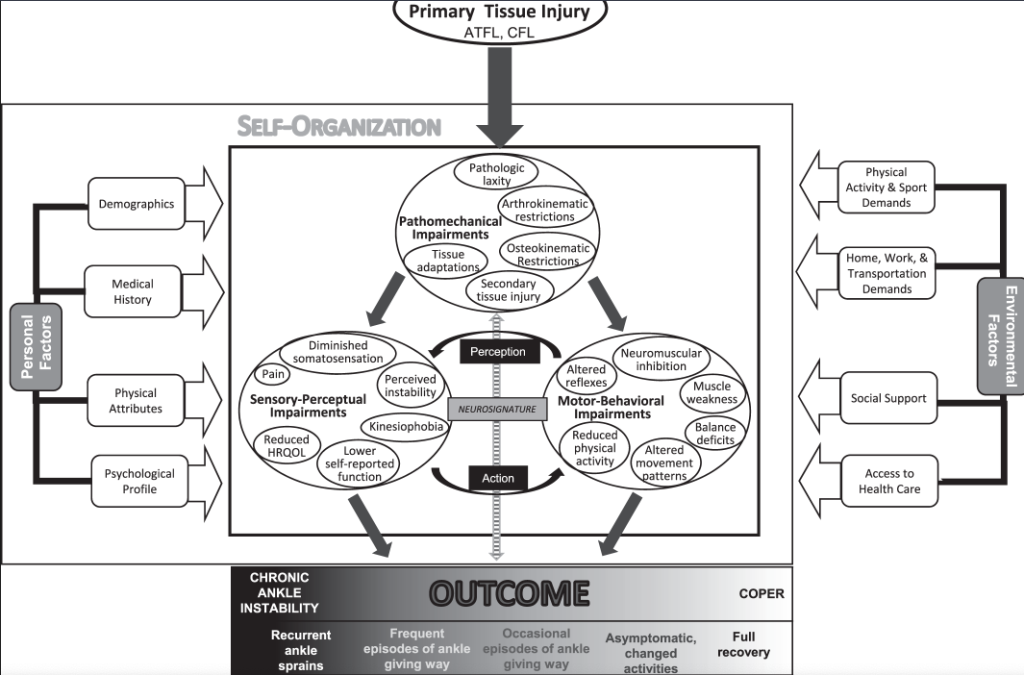
リンクの論文内で提唱されているLASとCAIの最新のモデル。
8つの主要な構成要素で構成。
・一次組織損傷
・病理力学的障害
・感覚・知覚の障害
・運動・行動障害
・個人的要因
・環境要因
・構成要素の相互作用
・臨床転帰のスペクトラム。
・組織の一次損傷
前距腓靭帯(ATFL)はLASの際に最もよく損傷する靭帯で、踵腓人体(CFL)の同時損傷はより重度の足関節捻挫の多くに見られる。
腓骨骨折、第5中足骨骨折、距骨の骨軟骨病変なども含むが、これらに限定されない。
高位足関節捻挫(前脛腓靱帯および脛腓関節包の損傷)、距骨下関節捻挫、二分靱帯捻挫、腓骨筋腱、腓骨神経、脛骨神経、腓腹神経の損傷など。
初発のLASでは外側靭帯群のコラーゲン繊維が引き伸ばされたり、破壊されたりして、構造的な組織損傷が起こる。
LAS発症後、患者はすぐに痛み、腫れ、炎症といった臨床症状を呈すると同時に、知覚運動機能の変化も起こるがあまり目立たないことが多い。
損傷した組織とそれに伴う炎症反応、損傷に対する患者の心理的・感情的反応(例えば、靭帯損傷に対する痛み、機械的・感覚運動的変化)が相まって、治癒の成功からCAIへの移行を引き起こす特定の障害を引き起こす。
・病理力学的障害
病理力学的障害は、足首の機能障害やCAIの原因となる、LASに起因する足関節および周辺組織の構造的異常と定義される。
病的弛緩
足関節外側の靭帯の構造的完全性が失われると、距骨や場合によっては距骨下関節の病的弛緩が生じる。
この弛緩は過去のCAIのモデルで説明された機械的不安定性を表している。
ATFLの破壊は脛腓臼蓋内の距骨の前方引き出し、または変位の増大と関連する。
脛骨に対する距骨の過上内旋も足関節外側の不安定性に関連する。急性期のLASの後は弛緩が増加し、その後、数週間から数ヶ月の間に受傷前の弛緩に戻るという証拠がいくつかの研究で報告されている。
LASを発症したほとんどの患者では弛緩が残存していると考えられる。
関節運動制限
病的弛緩とは対照的に、LAS後やCAIでは特定の関節運動が制限されることがある。
過去20年にわたって足関節と足部複合体の関節運動制限に関する理解は、徒手療法の文献の中で大きく進展してきた。
脛骨上の距骨の前後方向の滑走制限は、足関節外側不安定症の患者における距骨下関節の背屈の制限と関連していることが知られている。
また、脛骨遠位部上の距骨のわずかな前方変位は距骨の滑走制限に関連する。
さらに、多くの患者が脛骨に対する腓骨遠位部の前方変位を示し、腓骨遠位部の前後方向の滑走制限が観察されることがある。
骨運動制限
LASから回復した患者やCAI患者は、しばしば背屈可動域制限を示す。
原因として考えられるのは、距骨の前後方向の滑走の制限と下腿三頭筋の軟部組織の制限。
軟部組織の制限は、筋腱構造の柔軟性低下、γ運動ニューロン系を介した神経筋スパズム、筋膜の制約、またはこれらの組み合わせによる。
長期にわたるCAI患者は足関節複合体の変形性関節症の結果として、複数の平面における足部と足首の動きの制限を示すこともある。
二次的な組織傷害
LAS患者では、外側靭帯群以外の構造の損傷に注意する必要がある。
足首の捻挫を繰り返したり、ギビングウェイを起す過上内反を繰り返すと、ATFLとCFLにさらなる損傷を与えて足関節複合体の二次的な組織損傷につながる。
特に懸念されるのは、長腓骨筋腱と短腓骨筋腱、距骨と脛骨の骨軟骨表面、距骨と距骨下関節の滑膜、足関節内側で隣接する靭帯の病変。
最終的に、足関節変形性関節症はCAIの重大な後遺症となる。
組織の適応
損傷した組織は時間の経過とともにその要求に適応し、通常の身体検査では識別できない変化を起こすことがある。
例えば、CAIとCoper(捻挫の経験はあるものの再発などを起こしたことがない人)の両グループのATFLは、LASを発症したことのない健常対照者に比べてかなり厚いことが実証されている。
また、CAI患者では足の内在筋と外在筋に体積変化が認められる。
このような「隠れた」構造的変化が、患者の身体検査や機能検査で確認される特定の障害に寄与している可能性があることを心に留めておく必要がある。
感覚・知覚の障害
体性感覚などの生理的構成要素、痛みなどの心理生理学的構成要素、運動恐怖症などの心理社会的構成要素を表している。
後者の2つの構成要素は、患者の傷害に対する認識と、それが患者の幸福に及ぼす影響を表している。
このグループ分けは、意識的、無意識的な感覚や知覚の両方に関わる障害を含んでいる。
体性感覚の減退
CAI患者では、体性感覚のいくつかの領域が損なわれていることが指摘されている。
体性感覚の減退は、損傷時に靭帯や関節の固有受容器が損傷し、靭帯損傷に続発する神経損傷によって起こると仮定されている。
足関節の前額面および矢状面運動における能動的および受動的な関節位置感覚における障害が報告されており、CAI群ではより多くの固有感覚エラーを示すことが報告されている。
CAI患者は歩行時や着地時に足関節の位置を正確に感知できないため、足関節捻挫の再発リスクを高めると考えられている。
CAI患者の足首の全方向の運動における力覚の測定から、筋腱の損傷がない場合でも関節損傷後に筋収縮出力を感知し調節する能力が損なわれていることが示されている。
皮膚感覚の違いも、CAIと対照群との間で証明されている。
CAI群では、振動触覚刺激とSemmes-Weinsteinモノフィラメントの両方で、踵、第5中足骨基部、第1中足骨頭における評価が足底感覚に劣ることが示された。
健常対照群に対してCAIとCoperの両群で足根洞の感覚が損なわれていることを報告した研究もある。
足根洞はcoper群が感覚障害を示す唯一の部位だが、CAI群ではそれに加えて足底の感覚も障害されていたという。
CAIでは、異なる感覚入力を統合する能力が損なわれているようだ。
開眼時と閉眼時の姿勢制御に関するメタアナリシスでは、健常対照者と比較して、CAI患者は一脚立ちのバランス課題において、体性感覚情報よりも視覚情報に大きく依存していた。
さらに、CAI患者は健常対照者と同じ程度に動的再荷重感覚を出力することができないようであった。
これらの違いの生理学的メカニズムは、現在のところ不明。
痛み
意外にも、痛みの定量化はCAIの文献では比較的注目されていない。
慢性疼痛状態では、痛みは症状部位の損傷、炎症、その他の損傷によって誘発される感覚入力のみから生じるのではなく、脳内に広く分布する神経回路網における神経回路の出力によって生じることが示されている。
慢性疼痛に伴う慢性的な心理的・身体的ストレスは、患者の機能的活動への参加能力や意欲をさらに減退させる可能性がある。
不安定感
CAI患者の共通の訴えに、足首が不安定であること、機能的活動中に足首が曲がってしまう危険性があることがある。
実際に足首の過度の回内を経験するかしないかに関わらず、不安定感の知覚は臨床的に重要な障害を意味する。
運動恐怖症
CAI患者では、運動動作や再損傷に対する恐怖が報告されている。
足首を動かすことは有害であるという認識は、CAIの主要な治療法として運動療法が重視されていることに反しており、CAI治療の障害となる。
健康関連QOL
CAI患者では、健康関連QOL(HRQOL)の測定値が低下している。
グローバル、またはジェネリックなHRQOLは、気分、活力、社会的相互作用など、より広い項目に焦点を当てており、部位別機能尺度の項目ほど足首の機能とは直接的に結びついていない。
CAI患者では、身体的HRQOLに欠陥がみられるが、精神的HRQOLには欠陥がない。
運動・行動障害
CAI患者の運動行動障害は、筋収縮力、運動パターン、身体活動において、自ら選択し、あるいは避けることのできる欠陥や変化。
このカテゴリの障害は、運動や身体活動に関連する生理的コストとベネフィットに関連するバイオコンポーネントと、意図的な行動を表す心理社会的コンポーネントの両方を含む身体活動障害を除いて、すべて生物心理社会モデルのバイオ構成要素に分類される。
反射の変化
足首の反転運動に対する筋収縮のタイミングと振幅については、多くの文献で検討されている。
過去のメタアナリシスでは、CAI患者の突然の立脚動揺に対する長腓骨筋と短腓骨筋の反応時間の遅延を観察している。
運動反応の遅れは、体性感覚、神経伝導速度、または単シナプス性伸張反射の中枢処理の変化によるものと思われる。
生理学的な原因が何であれ、腓骨筋の収縮が遅れると足関節が立脚力を生み出す能力が電気機械的に遅延する。
神経・筋抑制
関節原性筋抑制は、慢性的に不安定な足首において長腓骨筋のH反射反応を評価することにより、よく立証されている。
H反射は単シナプス性伸張反射の代用で、脊髄レベルの運動制御を表す。
いくつかの研究グループは、長腓骨筋とヒラメ筋のH反射振幅が減少していることを報告している。
またCAI患者において、異なる姿勢(すなわち、うつ伏せから二足歩行への移動、二足歩行から一足歩行への移動)にわたって長腓骨筋とヒラメ筋のH反射を調節する制約能力が損なわれることを見出した研究もある。
さらに、CAI患者では姿勢変化時のヒラメ筋の対反射抑制を調節することができない。
足関節近位部の筋抑制もCAI患者において報告されている。
中枢の活性化を測定することにより、片側CAI患者では健常対照者と比較して、ハムストリングス筋の両側抑制と大腿四頭筋の同側促進が観察された。
CAI患者では横隔膜筋の収縮力の低下も報告されており、下肢筋系だけでなく体幹の近位筋機能にも影響を及ぼしていることが示唆された。
筋力低下
CAI患者は健常対照者に比べ、等尺性外転、内転、足底屈が弱く、背屈も弱いと報告されている。
他のメタアナリシスでは、CAI患者において一貫して同心円外転筋力の欠損が示されている。
また、同心円的な倒立と足底屈の筋力、偏心的な倒立、足底屈、背屈の筋力についても欠損が報告されている。
CAI患者の間では、膝の同心円的屈曲と伸展、等尺性股関節外転、伸展、外旋、偏心的股関節屈曲の障害を含む不安定足関節近位筋の弱化も確認されている。
遠位では外反母趾の筋力低下、つま先の屈曲力低下、外転筋と内転筋の筋量減少が報告されている。
バランス障害
足首の不安定性とバランス障害との関係は50年以上前に初めて指摘された。
その後数十年にわたり、多くの研究者がCAI患者におけるバランスまたは姿勢制御障害について述べてきた。
文献で報告されている最も一般的なバランス課題は、静的片足立脚維持とStar Excursion Balance Test (SEBT)であった。
前者は静的バランス、つまり片足で立ったままできるだけ動かないようにする能力を表し、後者は動的バランスを表し、参加者がもう片方の手足でバランスを保ちながら、片足で所定の方向にできるだけ遠くまで手を伸ばすことを要求されるものです。
CAI患者のバランス障害は、体性感覚障害、運動障害、またはその両方が原因である可能性がある。
健常対照者と同じように遠くまで手を伸ばすことができないCAI患者のリーチの障害は、足首の背屈制限よりも膝と股関節の屈曲の低下と強く関連していることが示されている。
同様に、股関節外転・外旋筋力の低下もCAI患者におけるリーチ距離の短縮と相関している。
運動パターンの変化
CAI患者は、歩行、走行、着地など様々な機能的活動において、健常者群と比較して変化した動作パターンを示す。
歩行時、CAI患者は脛骨に対する足部の回転と足底屈曲が大きく、立位を通して圧力の中心がより外側に偏り、腓骨筋の活性化に変化が見られる傾向がある。
ジョギングやランニング中のバイオメカニクス的変化は、歩行中に見られるものと類似している傾向がある。
CAI患者ではミッドスイング時に足がより回転する傾向がある。
健常者は通常、最初の接地後に長腓骨筋を収縮させる。長腓骨筋は、荷重反応の一部として、第一中足骨を足底屈させるために収縮する。
CAI患者のように長腓骨筋が最初の接地前にすでに収縮している場合、荷重反応中に第一中足骨を足底屈させるために再び収縮させることはできない。したがって、CAI患者の立脚相の間圧力中心はより外側にとどまる。
CAIにおける歩行の変化は、CAIでは立脚相の外転が少ない、つまりプロネーションが少ないということになり、このことがCAIの患者が荷重反応時に大きな衝撃力を生じ、垂直方向の地面反力の負荷速度が速くなる理由かもしれない。
CAIの患者では片脚の着地動作にも変化がみられる。
最近のシステマティックレビューでは、CAI患者は片足着地時の運動学的、筋活動的パターンに変化を示す傾向があると結論付けられたる。CAI患者は一貫して背屈した状態で着地し、着地の吸収期には矢状面運動が少なくなっていた。
また、CAI患者では垂直方向の最大接地反力が高く、荷重速度が速いことも報告されており、よりハードな着地戦略を示した。
これらの着地戦略は、膝と股関節の近位運動学的および運動学的変化と関連していた。
身体活動の低下
CAI患者は足首の不安定性のために、身体活動を避けることがある。
CAIを持つ大学生は、足関節の傷害歴のない健康な学生に比べて1日当たりの歩数が2100歩以上少なかったという研究もある。
CAI患者における身体活動の低下がもたらす長期的な健康影響については、さらなる研究が必要な懸念事項。
障害からCAIの発現まで
慢性足関節不安定症は、個々の患者が病理力学的、感覚・知覚的、運動・行動的な障害を独自に組み合わせて発症する異質な傷害。
最新モデルは、CAI患者間の均質性を確認するために患者の複数のサブグループを想定するのではなく、自己組織化、知覚-行動サイクル、神経特性という3つの想定される構成要素の相互作用を通じて、障害発現の不均質性を説明する。
最初の2つの構成要素は運動制御の動的システム理論に由来し、3つ目の構成要素は痛みのMelzack神経回路理論に由来する。
自己組織化(Self-Organization)
人間の運動には、細胞、組織、システム、生物、社会的構成要素など、多層的な要素が影響する。
動的システム理論の核心は、あるレベルが別のレベルに及ぼす影響が一般的に非線形であるため、構成要素レベルは互いに等価ではないこと(例えば、組織レベルでの小さな変化がシステムレベルで大きな効果を引き起こすことがある)、レベル間に循環的因果関係が存在してフィードバックとフィードフォワード関係の両方の役割を示すこと、レベル間の関係が時間とともに変化すること、システムの相互作用を指示する事前に定義された運動プログラムが存在しないことを示す原則。
具体的な運動の生成と制御は自己組織化のプロセスによって決定される。このプロセスは、関連する課題制約、環境制約、器官制約を与えられたときに利用可能な運動戦略を秤にかけて、望ましい運動目標を達成する。
課題制約とは、ある運動がどのように行われるかを支配する制約を表す(例:陸上競技の選手は常に反時計回りにレースをする)。
環境制約とは生体の外部にあるもので、運動が実行されている周囲の環境によるものである(例:凹凸のある芝生の表面や平らな舗装された表面など)。
このモデルにおける原発性組織損傷とそれに伴う病理機械的、感覚・知覚的、運動・行動的な障害は、器官的制約を表しており、CAI患者の動き方や身体活動に影響を与える可能性がある。
個々の患者における固有の器官的制約は、与えられた状況に特有のタスクと環境的制約と相まって、患者の行動と動作に影響を与える。
リハビリテーションでは、特定の障害に対処することを目的とした特定の運動出力を作成するために、課題と環境の制約を操作することがある。
知覚-行動サイクル
知覚と行動の間には、知覚(感覚入力)が行動(運動出力)に影響を与え、行動が知覚に影響を与え、そのサイクルが繰り返される循環関係が存在する。
CAIモデルは、知覚-行動サイクルは、感覚-知覚障害と運動-行動障害の間の循環的な因果関係を表す。
感覚-知覚の障害に対処する介入は運動行動を変化させ、その逆もまた然り。
神経学的特徴
メルザックは痛みの神経回路説において、慢性痛を引き起こす4つの核となる要素を提案した。
・The Body-Self Neuromatrix
・継続的ニューロシグネチャー(神経サイン)の伝達を生み出す循環的処理と合成
・ニューロシグネチャー伝達が感覚入力に統合される脳内の感覚神経ハブ
・アクション・ニューロマトリックス
このニューロシグネチャーの影響を受けて、目的達成のための動作が行われる。
ニューロマトリックスは感覚情報を処理し、ニューロシグネチャーの出力を生成する脳内の一連の神経ネットワークで構成され、身体が知覚的・感情的な意味で自分自身を認識することと、運動を生成することに寄与している。
ニューロマトリックスとニューロシグネチャーは、遺伝的な影響を受け、生活体験によって変化する。
生活体験は、私たちの提案モデルでは個人的および環境的な要因として組み込まれている。
慢性痛やストレスは、ニューロシグネチャーをネガティブに変化させるが、手技療法や運動療法はポジティブに変化させると仮定している。
CAIモデルでは、ニューロシグネチャーは感覚や感情の知覚、運動機能に影響を与える患者固有の神経パターンを表す。
患者のニューロシグネチャーは、知覚-行動サイクルを連続的に変化させるものとして作用する。
足関節捻挫やCAI患者における各構成要素の相互作用はどのようなものか?
足関節外側靭帯の急性損傷は、潜在的に足首周辺の他組織の損傷に関連した病理力学的障害を生じさせる。
また、炎症および疼痛メディエーターを介した感覚運動変化を引き起こし、特定の感覚-知覚および運動-行動障害をもたらす。
これらの障害に患者がどのように対応するかによって、損傷に対する患者の認識と損傷の存在と運動出力を含む行動に影響を与える。
筋骨格系の損傷歴や自己効力感のレベルなどの個人的要因は認識と行動に影響を与える。
社会的支援や、患者が家庭、家族、仕事、スポーツなどに関する決められた役割を果たすことへの期待などの環境要因も、受傷に対する個人の認識と行動にさらに影響を与える。
炎症、神経、ホルモンの過程を介した傷害に対する生理的反応は、傷害部位の浮腫や、傷害肢の神経筋抑制などの中枢神経系に局所的な変化を生じさせる。
ストレスホルモンの放出など損傷に対する神経内分泌反応は、患者の損傷と運動に関する知覚にさらに影響を与える。
これらの要因やプロセスは、患者のニューロシグネチャーを構成する求心性神経シグナル伝達に影響を及ぼす。
損傷前の人のニューロシグネチャーは、ホメオスタシスの状態にある。
足関節急性捻挫のような傷害を受けると、組織損傷、炎症、ストレスに反応してニューロシグネチャーに直ちに変化が起こる。
最初の神経徴候の変化は本質的に保護的。急性足関節捻挫から速やかに回復した患者は、傷害症状が消失し、感覚運動機能が回復するにつれてニューロシグネチャーを傷害前のホメオスタシスに回復させることができる。
一方、受傷後すぐにニューロシグネチャーをリセットできない患者は、慢性的な症状を呈し、動作パターンが変化する。
神経筋骨格系に関連して、知覚と行動のサイクルは個人の神経徴候の核心にある。
運動出力という形での行動は自己組織化の産物である。
急性損傷とその後に現れる損傷は、運動戦略に生物学的な制約を課す障害を生み出す。
しかし、運動は人間の本質であり、身体は自己組織化し、器官的制約を回避して必要と思われる作業を遂行する運動戦略を見出す。
例えば、足首の背屈が10度ない患者は歩行はできるが、足首の背屈の制限という器官的制約を回避する運動戦略を用いなければならない。この運動戦略は神経系に不慣れな信号を送り込むため、慣れない知覚-動作のサイクルを生み出す。
負傷後の特定の障害に対処しないと、変化した運動パターンが正常と認識されるような長年の制約を受け、その結果知覚-動作サイクルが慢性的に変化して足首の屈曲や足首の捻挫を再発しやすい神経徴候が生じる。したがって、治療ではリハビリテーションにおいて患者固有の障害に対処するだけでなく、患者の神経徴候を健康なホメオスタシス状態に戻すために知覚-動作プロセスを重視することが推奨される。