これまでもビタミンDがヒトの健康にとって非常に重要であることを示すデータをブログで紹介してきたが、今回は小児の慢性疾患におけるビタミンDの重要性についてまとめてみたい。
ヒトにおけるビタミンDの役割で一般的に認識されてるのは、骨の健康を調節するビタミンDの役割についてである。ビタミンD欠乏症(VDD)が骨の変形を引き起こすという最も古い報告は1600年代にさかのぼる。体内のビタミンDレベルを最適化することは骨の健康を改善する効果に加えて複数の健康上の利益をもたらすと考えられており、例えば最近の研究では免疫系を中心としたほとんどすべての臓器に影響を及ぼすビタミンDの幅広い影響が研究されている。
今回のテーマである小児慢性疾患におけるビタミンDの原因的役割や調節的役割は以前不明な部分が多いが、カルシウムとリン酸の代謝調節を通じて骨の健康を維持するビタミンDの役割は疑いようがない。
ビタミンD欠乏症(VDD)が長期化または重症化すると、小児ではくる病、小児および成人で骨軟化症を発症する。
VDDは腎臓、肝臓、消化管、皮膚、神経系、筋骨格系における全身性疾患など、小児慢性疾患でより多くみられることがわかっている。
VDDの予防的スクリーニングと治療に重点を置きながら、慢性疾患を持つ特定の小児・若年層における骨の健康不良の原因とそのメカニズムについてのレビューを下にまとめてみたい。
Vitamin D Deficiency in Chronic Childhood Disorders: Importance of Screening and Prevention
ビタミンD欠乏状態の病態生理
低ビタミンDレベルは、最終的にVDDの臨床症状を引き起こす生理学的変化のカスケードをの起点となる。それらのうち最も重要なものは以下:
・低カルシウム血症
VDDは腸管でのカルシウム吸収を著しく低下させ、欠乏状態が続くと血中カルシウム濃度は遺伝的にあらかじめ決められた閾値を下回る。
・二次性副甲状腺機能亢進症
低カルシウム血症は副甲状腺のカルシウム感知レセプターを活性化し、副甲状腺ホルモン(PTH)分泌増加を引き起こす。PTHは骨吸収を促進し、腎臓の1α水酸化酵素を活性化してカルシトリオールを合成する。また、正常カルシウム血症を維持するために腎カルシウム排泄を減少させる。
・アルカリホスファターゼ(ALP)または高ALP血症
ALP高値はあまり特異的ではないが、小児で高値を示した場合はVDDを疑うべきである。ALP値は小児の急速な成長期に生理的上昇を示すため、年齢別の基準範囲を使用して解釈すべきである。
・低リン血症
PTHは腎臓からのリン酸排泄を促進し、低リン酸血症を引き起こす。
低リン酸血症が誘発する肥大軟骨細胞の継続的蓄積は、成長板の拡大とくる病の特徴をもたらす。
・骨格の低ミネラル化
VDDの病態生理は、骨基質(オステオイド)のミネラル化障害である。
小児では骨端成長板軟骨と隣接する骨幹部で低ミネラル化が起こると、X線写真で明らかなくる病を引き起こす。
成人のVDDでは骨リモデリングサイクルの間に、吸収された骨の代わりに未ミネラリゼーションのオステオイドが形成され、その結果生じる軟骨は骨軟化症と呼ばれる。
小児ではくる病と骨軟化症の両方が共存する。
VDDの臨床症状
VDDは単独または食事性カルシウム欠乏とともに、石灰沈着性くる病および骨軟化症を引き起こす。くる病の特徴はVDDの重症度と期間に加えて、発症年齢によって異なる。
カルシウム要求量が高い急成長期(新生児、乳児および青年期)には、VDDは新生児sでは過敏性、哺乳不良、乳児では痙攣、青年期ではテタニーなどの低カルシウム血症の症状を現す。幼児および小児ではrachitic rosary、手首および足首の腫脹、下肢の反り、発育不全などの典型的なくる病の徴候が認められる。
骨折もVDDの特徴である。
基礎疾患として慢性疾患を有する小児では原疾患の管理が優先され、重度の欠乏症の特徴が現れるまでVDDのあまり特異的でない症状は気づかれないことがある。
例えば慢性腎臓病に伴う代謝性骨疾患では、生化学的異常や骨の特徴は、疾患経過の後半になるまで現れないことがある。
ビタミンDと慢性肝疾患
長期にわたる肝疾患は小児および成人の骨の健康に悪影響を及ぼす。肝硬変、非肝硬変性胆道疾患、自己免疫性肝炎、ウイルス性肝炎、血色素症やウィルソン病などの浸潤性疾患、肝移植はすべて様々ではあるが骨量に悪影響を及ぼす。
慢性肝疾患(CLD)の骨格症状は肝性骨異栄養症(HO)と総称される。
・肝疾患に関与するメカニズム
肝疾患の病因によって、骨の健康が影響を受けるメカニズムは異なる。しかし、最終的な標的は骨リモデリングユニット(リモデリングが起こる部位)で、骨形成と骨吸収のバランスが崩れる。
進行した肝疾患は、骨芽細胞の分化に必要な分子シグナル伝達経路を遮断するスクレロスチン(骨細胞から分泌)のレベル上昇と関連している。
自己免疫性肝炎やC型肝炎は骨吸収作用を有するサイトカインや炎症因子の放出を促進し、活性化Tリンパ球や線維芽細胞によるRANKL(核因子κβの受容体活性化因子)の分泌を介して破骨細胞を活性化する。
浸潤性疾患や胆汁うっ滞疾患も骨芽細胞の分化と増殖に悪影響を及ぼす。
・ビタミンD欠乏
ビタミンD欠乏症はHO発症に重要な役割を果たす。
小児および成人の慢性肝疾患患者ではVDD有病率が高いことが報告されている。
CLD患者の大規模コホート(n=118)では、肝硬変患者、アフリカ系アメリカ人、および女性という性別が、重度のVDD(25OHD<17.5nmol/Lまたは7ng/mL)の独立したリスク因子であることが報告されている。
・生化学的および臨床的症状
HOは25OHDの低下、血清PTH上昇、アルカリホスファターゼの上昇、カルシウム/リン酸の低下など、ビタミンD欠乏症の典型的な特徴を示す。
小児の臨床症状としては長管骨骨折、椎体圧迫骨折(VCF)、低骨密度、くる病のX線学的徴候、線成長不良がみられる。
HOの悪化は、治療が困難な重篤なVDD、ビタミンD治療にもかかわらず長期にわたる低リン酸値、持続的なPTH上昇、病的骨折として現れることがある。
・治療に関する勧告
CLDにおけるVDD予防、モニタリング、治療に関する小児科の統合ガイドラインは欠如している。
CLDはVDDの重大な危険因子であることから、25OHDの状態を評価することが強く推奨される。
診断時およびその後3~6ヵ月間隔で、骨プロファイル(血清調整カルシウム、リン酸塩、アルカリホスファターゼ)および25OHDを定期的に測定することが推奨される。
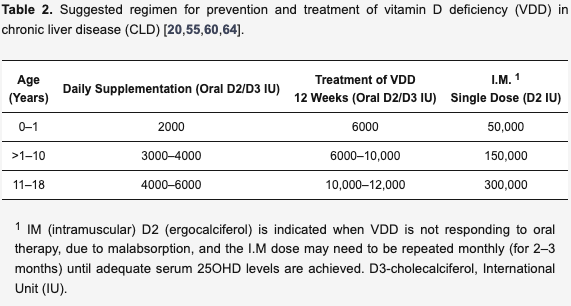
VDD予防と治療にはコレカルシフェロールまたはエルゴカルシフェロールを選択し、アルファカルシドールまたはカルシトリオールは選択しない。
「内分泌学会」は、健康な小児(0~18歳)における日常的なビタミンD2/D3の補給に400~600IUを、VDD治療には少なくとも6週間、1日あたり2000IUを推奨している。
肝不全の小児のVDD予防と治療には、25OHD値を50nmol/L以上に維持することを目標に、より高用量のビタミンD(通常の3~10倍まで)が必要かもしれない。
慢性腎臓病におけるビタミンD欠乏症
慢性腎臓病(CKD)における代謝性骨疾患は腎性骨異栄養症と呼ばれ、VDDがその病因に重要な役割を果たしている。
研究によると、CKD小児におけるVDDの有病率は健常児に比べて高い。
・生化学的特徴と臨床症状
カルシウム、リン酸、アルカリホスファターゼの異常は、CKDのモニタリング中に偶然発見されることが多い。PTHが上昇すると骨のターンオーバーが亢進し、骨の組織形態が変化する。
副甲状腺機能亢進症、ビタミンDおよびミネラル代謝異常は、くる病、骨軟化症、骨折、骨痛、線状成長不良として現れる低ミネラル化を引き起こす。
リン酸カルシウムの上昇は血管や軟部組織に石灰化を引き起こす可能性がある。
・CKDにおけるVDDモニタリングと治療に関する推奨事項
CKDの病期の許容目標値を超えるPTH値上昇を報告した最初の段階で25OHDをチェックし、PTHが正常範囲内であれば25OHDを毎年モニターすることが推奨される。
VDDを予防するためのビタミンD(エルゴカルシフェロールまたはコレカルシフェロール)の補給はCKDの小児では日常的に推奨されているが、この年齢層の治療にはより低用量を使用することが勧められる。
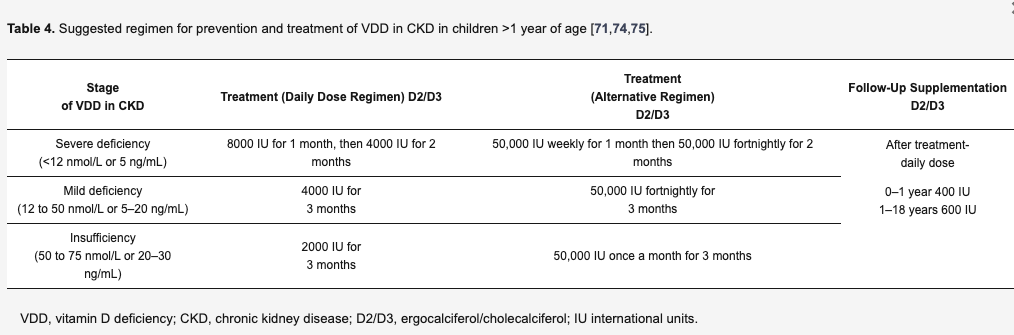
上記の用量は目安であり、血清カルシウムが高い場合(例えば三次性副甲状腺機能亢進症の場合)は、高カルシウム血症の増悪を防ぐために長期にわたって低用量のビタミンD補充を考慮しなければならない。
ビタミンDと慢性消化器疾患
慢性消化器(GI)疾患を持つ小児は骨の健康が損なわれやすい。
セリアック病、炎症性腸疾患、嚢胞性線維症、膵炎、バイパス手術など多くの疾患がビタミンDとカルシウムの吸収に直接影響し、小児の代謝性骨疾患を引き起こす。
・慢性消化管疾患におけるVDDの病態生理
慢性消化器疾患のある小児はVDDになりやすい。腸上皮の萎縮や炎症、胃バイパス手術による吸収表面積の減少によりビタミンDやミネラルの吸収が阻害される。
カルシウムやビタミンDの食事からの摂取不足、腸肝循環機能の破綻、グルココルチコイドの使用、慢性的な衰弱のため日光曝露の制限などもVDDの要因となる。
・生化学および臨床症状
GI疾患におけるVDDの生化学的特徴はくる病でみられる特徴と類似しており、慢性GI障害のある小児は低骨密度および代謝性骨疾患の傾向がある。
臨床症状にはささいな外傷後の長骨骨折、椎体圧迫骨折、くる病、骨軟化症、低カルシウム血症の症状および成長不全が含まれる。
・慢性GI疾患におけるVDD予防と治療に関する勧告
慢性GI疾患におけるVDDに関する具体的な推奨はないが、慢性GI疾患におけるVDD傾向を考慮するとこのコホートにおけるスクリーニングの必要性は疑う余地はない。
診断時に血清25OHDと骨プロフィールを評価し、6~12ヵ月間隔で、特に寒い時期にモニタリングを継続することが「英国小児消化器肝臓栄養学会」によって推奨されている。
慢性消化器疾患の小児におけるビタミンDの最適投与量に関する明確な推奨はないが、多くの団体はVDD予防のために、乳児で1日400IU、小児で1日600IU、青年では1日600〜1000IUのビタミンDを定期的に補充することを推奨している。
内分泌学会は、吸収不良の小児および成人のVDDの治療では通常の2~3倍量(1日6000~10000IU)を6~8週間投与し、その後維持量として1日3000~6000IUを投与することを推奨している。
コレカルシフェロールはエルゴカルシフェロールに比べて吸収がよいと考えられており、このような症状ではコレカルシフェロールが選択される。
ビタミンDに加えて、カルシウムやその他のビタミン、ミネラルの十分な摂取量を確認する必要がある。
過体重と肥満におけるビタミンD
子供や青少年の肥満レベルはここ数十年でパンデミック的割合にまで上昇している。
肥満とビタミンDは密接に関連していると考えられており、ある研究では肥満小児や青年にVDD有病率が高いことが観察されている。VDD有病率の増加は過体重と肥満に共通する屋外での運動不足などの根本的な危険因子のためだろうと考えられる。
肥満がVDDの結果なのか、あるいはVDDの一因なのか、あるいはビタミンD活性と過剰な脂肪率との間に特定の調節機構が存在するのかどうかははっきりとはわかっていない。
しかし、過体重と肥満集団においてはビタミンD補充が必要であることは確かである。
・小児期肥満の病態生理学
脂肪組織へのビタミンD沈着が増加すると肥満者ではビタミンD利用能が低下する。簡単に言うと、痩せた人に比べて肥満の人ではビタミンDが脂肪組織に多く分布するため血清中のビタミンD濃度が低くなる。
肥満患者は非アルコール性脂肪肝になりやすい。低ビタミンD血症と肝脂肪症の重症度の相関を示した研究では、肝細胞への脂肪沈着は25-ヒドロキシラーゼ活性の低下を引き起こすと推測されている。
・日常的な補給不足
肥満患者はビタミンDの必要量が多く、日常的な補給や治療では十分な量を確保できないことが多い。
・臨床症状
肥満の子どもは大腿骨転子上すべり症(股関節の痛みや足を引きずる)、ブラウント病(脛骨成長板の障害で足が曲がる)、腰痛、足首痛、下肢痛など、成長板への過剰体重の悪影響などの筋骨格系問題を抱えている。
さらに、VDDの併発とその結果生じる骨への悪影響が体重過多から生じる骨格の問題に拍車をかけている。
890人の肥満児を対象とした観察研究では、VDDの併存はブラウント病リスクを7.33%増加させると結論づけている。
・小児VDD予防と治療に関する推奨
内分泌学会のガイドラインは、肥満の子供や青少年には2~3倍のビタミンD量を投与するよう定めている。1~10歳の過体重・肥満の子どもには1000IU、11~18歳の子どもには2000IUのビタミンD2またはD3を日常的に経口補充することが推奨されている。
・ビタミンDと慢性神経筋疾患
慢性の神経筋疾患を持つ小児は、骨の健康が損なわれやすい脆弱集団である。
小児てんかん、脳性麻痺、デュシェンヌ型筋ジストロフィーなどの筋ジストロフィーは、高骨折リスク小児の大きな集団を形成している。この集団におけるVDDや骨健康不良の要因には、歩行制限や低筋肉量などの疾患特異的要因、抗けいれん薬やステロイドなどの骨毒性のある薬剤による治療が含まれる。
デュシェンヌ型筋ジストロフィー(DMD)の小児は、筋力低下による二次的な骨粗鬆症と、骨毒性のあるステロイド治療により徐々に体重を支えることができなくなるため、骨折しやすい。
経鼻胃管や胃瘻からの栄養補給を受けている小児は、ビタミンD強化栄養剤を投与されていることが多いが、補給の適切性を確認するためにVDD評価が不可欠である。
年齢に応じた量のビタミンDとミネラルを毎日補充することに加え、骨プロファイルと血清25OHDを6ヵ月ごとから年1回モニターすべきである。
慢性神経筋障害を有する小児におけるビタミンDの至適投与量については、十分な研究がなされていない。抗てんかん薬や高用量ステロイド(小児に推奨される用量の2~3倍)を使用している小児では、VDDの治療にはより高用量のビタミンDが必要かもしれない。
ビタミンDと慢性皮膚疾患
乾癬、魚鱗癬、全身性エリテマトーデス、白斑、湿疹、アトピーなどの慢性皮膚疾患におけるVDD有病率は一般人口に比べて高く、特に小児において顕著である。
小児の慢性皮膚疾患における骨の健康状態の悪化は、疾患関連因子、環境因子、行動因子の組み合わせによる。
乾癬では、皮膚病変部のケラチノサイトにおけるCYP27A1およびCYP27B1の低レベルがVDDの素因となることが提唱されている。
経口または強力なステロイド外用薬、カルシニューリン阻害薬、メトトレキサートなどの骨毒性を有する薬剤による治療は骨密度低下の原因となっている。
これらの疾患の中には関節炎を伴うものもあり、身体活動や屋外での活動が制限され、その結果日光への露出が制限される。また皮膚疾患では皮膚を覆うなどの行動変化があることも日光への露出不足の一因となる。
したがって、慢性皮膚疾患の子供たちをVDDの明確なハイリスクグループとして特定し、サプリメントに関する適切なアドバイスを通じてVDDを予防することが重要である。
結論
慢性疾患を罹患している小児はビタミンD欠乏症(VDD)になりやすい。
したがって、診断時および適宜罹患小児に対して積極的にビタミンD欠乏症のスクリーニングを行い、生涯にわたりる日常的な補給と、基礎疾患によって必要な場合はより高用量での治療を行うことが推奨される。