ガイドラインに基づき今回のブログでは「自殺」という表現を用います。

日本では「自殺」が深刻な問題になっている。
都内各沿線のダイヤの乱れは聞かない日はないくらいだ。
世界保健機関(WHO)によると、毎年、70万人以上の人が自殺で亡くなっている。
自殺は、精神障害、遺伝的危険因子、凶器の入手可能性、悪い人生経験など様々な要因の複雑な相互作用によって引き起こされる。
しかし、自殺や自殺未遂の大部分(60%から98%)を占めるのは精神障害とされている。
最近のメタ分析によると、精神障害は自殺のリスクを10倍近く、自殺未遂のリスクを3倍近く高めることがわかっている。
うつ病は、持続的な悲しみや興味の喪失を引き起こす精神障害で、自殺例の最大65%で確認されている。同様に、うつ病と自殺未遂リスクとの間にも正の相関があることが報告されている。
過去の研究では、ビタミンD欠乏はうつ病や自殺未遂の危険因子である可能性が指摘されている。これは、ビタミンDの欠乏がうつ病に関与するコリン作動性、ドーパミン作動性、ノルアドレナリン作動性の神経伝達物質の利用可能性を変化させるためと考えられている。
さらに、ビタミンD補給が臨床的な抑うつ状態を改善する可能性があることを示した研究もある。ビタミンDはうつ病に関連する全身性炎症に不可欠な炎症性サイトカイン(IL-6やTNF-αなど)を調節する。
したがって、ビタミンD補給はうつ病の補助的治療において有望な効果を示している。
ビタミンDの有益なメカニズムとして、ビタミンDのセロトニン合成促進と、炎症性サイトカイン調節作用が可能性が提唱されている。
リンクのレビューは、うつ病や自殺におけるビタミンD欠乏の潜在的な病因的役割と、ビタミンD補給によるリスク低減の可能性をしている。
Vitamin D in Depression: A Potential Bioactive Agent to Reduce Suicide and Suicide Attempt Risk
ビタミンD
ビタミンDの供給源と基準値
ビタミンDはエルゴカルシフェロール(ビタミンD2)とコレカルシフェロール(ビタミンD3)の総称で、主に植物と動物に含まれる。
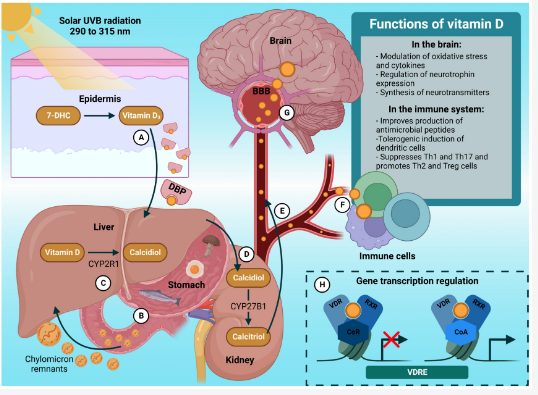
しかし、ヒトのビタミンD3のほとんどは表皮でコレステロール前駆体である7-デヒドロコレステロール(7-DHC)から合成されると推定されている。
太陽からの紫外線(UVB)が表皮を透過し、そこで7-DHCがエネルギーを吸収して切断され、プレビタミンD3が形成され、その後熱感受性プロセスを経てビタミンD3となる。
しかし、ビタミンD供給源としてUVB光線が重要であるにもかかわらず、日焼け止めの使用、皮膚の色素沈着、加齢、地理的緯度、季節、時間帯などの要因が表皮での合成を減少させる。
カルシジオール(25[OH]D)は、臨床的ビタミンD状態を判断するための基準バイオマーカー。米国内分泌学会と欧州内分泌学会は、ビタミンDから健康効果を得るためにはカルシジオール濃度を40~60ng/mL(100~150nmol/L)に維持することとしている。
ビタミンD代謝
皮膚で合成されたビタミンDと食事から摂取したビタミンDは肝臓に運ばれ、肝臓に到着すると、循環中ビタミンDの主要代謝物であるカルシジオールが生成される。
その後腎臓でカルシジオールが水酸化され、カルシトリオールとも呼ばれる1,25-ヒドロキシビタミンD(1,25[OH]2D)を形成する。
このカルシジオールとカルシトリオールは脳内にも存在する。
脳細胞にけるカルシジオールとカルシトリオールの変化はサイトカイン調節障害と関連し、細胞の分化、ニューロトロフィンの発現、細胞内カルシウムシグナル、神経伝達物質の放出、抗酸化作用、抗炎症作用、ストレス反応性、神経細胞生理に不可欠な遺伝子/タンパク質の発現に影響を及ぼす。
ビタミンDは脳内生理活性物質
ビタミンD受容体(VDR)はカルシウムやリンの恒常性に関わる組織(腸、骨、腎臓、副甲状腺)、脳細胞(アストロサイト、ミクログリア、ニューロン)や免疫系細胞(T細胞、B細胞、マクロファージ)に存在している。
したがって、ビタミンDはいくつかの脳内免疫調節機能を果たすと考えられる。
ビタミンDが認知機能を向上させる可能性があることを示す研究があるが、これは全身作用のこれは二次的な結果ではなく、脳における直接的な作用を反映しているのかもしれない。
齧歯類の研究では、ビタミンDは直接的な神経保護作用を有し、脳の老化のバイオマーカーを減少させることがわかっている。
CYP27B1とVDRは、視床下部と黒質内の大型ニューロン(おそらくドーパミン作動性)で顕著に報告されていることから、ビタミンDは他の神経ステロイドと同様の機能を持ち、ヒトの脳内でオートクリン/パラクリン特性を持つ可能性がある。
幼少期のビタミンD欠乏は神経細胞の分化、軸索の連結、ドーパミンの形成、脳の構造と機能に影響を及ぼすことが示されている。
これらの生理活性メカニズムは、ビタミンD欠乏とうつ病などの精神疾患との関連性を示す興味深い可能性を示している。
ビタミンD、うつ病、自殺
相互関連メカニズムとエビデンス
太陽とうつ病
季節性感情障害(SAD)は、絶望感、疲労感、抑うつ感を特徴とする疾患で、季節の変わり目、特に秋から冬にかけて症状が現れる。季節が変わると症状は消失するため、SADは気候や季節の天候の変化に関連したうつ病と分類されている。
SADは日照不足と関連しているのではないかという仮説が立てられている。日光の不足は概日リズムや気分調節に関係する神経伝達物質(メラトニンやセロトニンなど)合成を変化させる。
SADは認知障害であるため、認知行動療法が中心に抗うつ薬と光療法が併用される。
SADの病態生理におけるセロトニンの潜在的な関連性から、ビタミンDの補充が補助的治療として提案されている。
ビタミンDレベル、うつ病、自殺
ストレス、トラウマ、短い睡眠時間、座りがちな生活習慣など、慢性炎症を引き起こす様々な原因がうつ病と関連しており、これらの危険因子に共通する栄養素としてビタミンDが提唱されている。
うつ病症状のある患者は、年齢、性別、肥満度などの他の変数で調整した後も、うつ病でない患者と比較してカルシジオール濃度が低いことがわかっている。
ビタミンDの短期補充(50,000IU/2週間)ビタミンDを8週間行うことで、軽度から中等度のうつ病被験者のカルシジオール濃度が上昇し、うつ病の重症度が有意に改善されたと報告されている。
確実なエビデンスは定まっていないが、太り気味の人、都市部に住む人(大気汚染)、高齢者、免疫マーカーが上昇した患者など、特定のグループに対するビタミンD補給の価値を探ることは有効である。
ビタミンDとうつ病および自殺に関連する神経学的機序
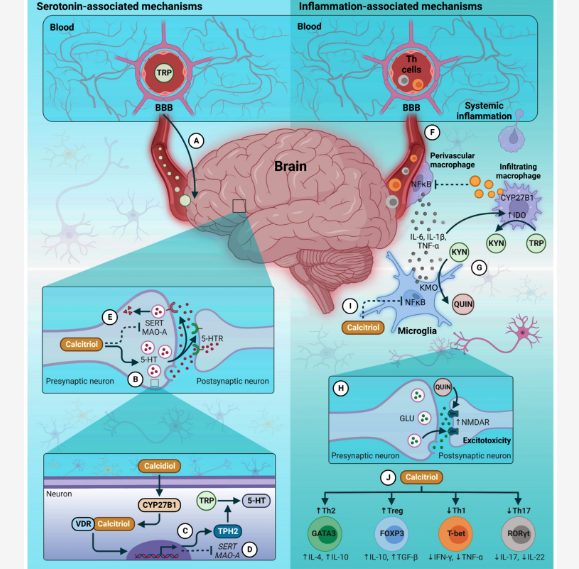
ビタミンDはVDREを含むTPH2遺伝子の発現を通じて、脳内セロトニン合成の重要な調節因子になることから、ビタミンD欠乏はセロトニン量の低下や精神・気分障害と関連する可能性がある。
また、ビタミンDは神経伝達物質を分泌する神経細胞の活力を維持するために重要な役割を担っている。
海馬のVDRの存在を検出した結果、ビタミンDは神経細胞の生存、成長、移動に必要な神経成長因子(NGF)、脳由来神経栄養因子(BDNF)、神経トロフィン(NT)-3の発現を強力に調節することが明らかになっている。
ビタミンD量が十分であれば神経伝達物質レベルが恒常的に保たれ、うつ病などの気分障害リスクが軽微になる可能性が提唱されている。
さらに、ビタミンDがTPH2遺伝子の発現誘導によるセロトニン合成の増加だけでなく、セロトニン再取り込みトランスポーター(SERT)の発現やセロトニン異化を担うモノアミン酸化酵素A(MAO-A)レベルに影響し、脳内セロトニン代謝改善に寄与することがわかっている。
うつ病治療におけるビタミンD補給
過敏性腸症候群と診断され、ベースラインのカルシジオール濃度が30ng/mL(75nmol/L)未満のイラン人患者を対象に行われた研究では、週1回、9週間にわたってビタミンD3 50,000 IU(1250μg)を補充することでカルシジオール濃度が有意に上昇し、ビタミンD3補給後、介入群では病院不安・抑うつ尺度の平均スコア減少など改善がみられた。
同様の補充療法を8週間行った他の研究でも、うつ病スコア(Beck Depression Inventory-II)に改善がみられている。
2型糖尿病の女性を対象とした研究では、1日5000IU(125μg)または週1回50000IU(1250μg)というビタミンD3の投与量で、6ヶ月間の介入が抑うつ症状を効果的に改善することが確認されている。血清カルシジオールの増加は、6ヶ月のサプリメント摂取後、高用量ビタミンD3投与群でより顕著だった。
他の研究グループでもうつ症状に対するビタミンD投与のポジティブな効果が報告されている。
最近のメタアナリシスでは、ビタミンD補充が抑うつ症状に対して軽度から中等度の効果を持つことを実証している。特に軽度の抑うつ症状を持つ患者に効果がある可能性がある。
矛盾する研究結果もあるが、全体として十分なカルシジオール濃度を維持することは良好な精神状態を維持するために有益であると考えられている。
手軽に行えるビタミンDの補給(サプリ、日光浴)がうつ病の症状を軽減し、自殺や自殺未遂の予防に間接的に効果を発揮する可能性があることを裏付けている。