若年性特発性関節炎(JIA)の有病率は全世界で1/1000とされ、我が国では指定難病107に指定されている。
国際リウマチ学会(ILAR)の分類基準7つの病型のうち3つは関節型JIAと呼ばれ、滑膜に炎症を起こすという共通の症状を持つ炎症性関節疾患。
成長停止、関節変形、骨密度低下、身体障害などを引き起こすことがある。
滑膜の炎症や骨吸収といった、JIAの臨床表現型に積極的に寄与するサイトカインの阻害剤を用いた新規抗リウマチ薬(DMARDs)の成功にもかかわらず、かなりの割合の患者において成人期まで慢性炎症による後遺症や関節損傷、骨粗鬆症、成長遅延、ぶどう膜炎、心血管障害などの症状が継続し、患者のQOLに大きな影響を与える。
過去に蓄積されたエビデンスから、JIAの存在と活動性は血清ビタミンD濃度の低下と関連している可能性が示唆されている。
ビタミンDによる内分泌作用に加え、単球やマクロファージの免疫調節活性を高め、多数のTリンパ球が産生する炎症性サイトカインを抑制する免疫調節作用については広く議論されている。
ビタミンD欠乏は、炎症性腸疾患、1型糖尿病、多発性硬化症、関節リウマチ(RA)、全身性硬化症、全身性エリテマトーデスなどの自己免疫疾患と同様に、様々な感染症との相関が多くの文献で考察されている。
単球、マクロファージ、樹状細胞、リンパ球などの細胞でビタミンD受容体(VDR)が発見されて以来、ビタミンDの免疫細胞に対する調節効果の分子基盤や自己免疫疾患におけるビタミンD補給の有用性が徐々に明らかにされつつある。
リンクのレビューは、ビタミンDの骨代謝への影響、またビタミンDがどのように免疫系を調節しているかを丁寧にまとめている。
加えて、JIA患者におけるビタミンDの臨床的意義を評価し、利用可能なビタミンD補給に関する研究を要約している。
なるべくシンプルにまとめてみたい。
Vitamin D Supplementation in Patients with Juvenile Idiopathic Arthritis
・ビタミンD
ビタミンDの中でも、ビタミンD2(別名:エルゴカルシフェロール)とビタミンD3(別名:コレカルシフェロール)の二つが最も話題に上るビタミンD化合物。
ビタミンD2は、UVB照射により酵母やキノコ類で多く生成される。
ビタミンD3は、表皮皮膚層でUVB照射された7-デヒドロコレステロールから生成されるが、食事から摂取することも可能。
ビタミンDは、肝臓で25-水酸化酵素(CYP2R1)により25-ヒドロキシビタミンD(25[OH]D、別名カルシジオール)に水酸化され、内分泌活性や免疫調節作用を発揮する。
25[OH]Dは循環型ビタミンDの主要形態で、腎臓内の近位尿細管細胞に輸送され、さらに水酸化されて生物学的に活性な形態、すなわち1,25ジヒドロキシビタミンD (1,25[OH]2D; またカルシトリオールと呼ばれる)になる。
腎臓だけでなく、1,25[OH]2D の腎外合成は皮膚、脳、結腸、膵臓など様々な免疫細胞や組織でもインターフェロン (IFN)-γ, IL-1β, INF-α の刺激を受けて行われている。
循環型ビタミンDとその代謝物の輸送には、ビタミンD結合タンパク質(DBP)の結合が必要。
DBP はエスコート役のほかに、骨の発達を制御し、免疫調節に寄与している。
1,25[OH]2Dは細胞内の転写因子であるVDRと結合し、ゲノムに作用する。
1,25[OH]2Dが結合すると、VDRはビタミンD応答要素(VDRE)に結合して様々な生命活動を媒介する遺伝子発現を制御する。
過剰なビタミンDシグナルと潜在的毒性を避けるために、1,25[OH]2D誘導の24-水酸化酵素(CYP24A1)の負のフィードバックがさらに腎臓で25[OH]Dと1,25[OH]2Dを24,25[OH]2と1,24,25[OH]3Dへ異化させる。
総合的な体調や病態におけるビタミンDのカットオフ値についてはコンセンサスが得られていないが、血清濃度75nmol/L(30ng/mL)が最適ビタミンD濃度の下限である考えられている。
高齢者の最適な骨の健康のためには、血清25[OH]D濃度を50nmol/L(20ng/mL)以上に推奨するガイドラインもある。
血清25[OH]D濃度が30 nmol/L (12 ng/mL)未満の重度のビタミンD欠乏症の個人では補充が必要。
・骨代謝におけるビタミンDの役割
軟骨内骨形成による縦方向の骨成長には、十分な大きさの増殖性プール、十分なマトリックス合成、肥大化した軟骨細胞などが必要。
軟骨細胞、骨芽細胞、骨細胞、破骨細胞などはすべてVDRを発現しており、1,25[OH]2DはJIA患者の様々な炎症メディエーターに反応して骨の恒常性に直接影響を与える可能性がある。
さらに、ビタミンDはカルシウムのホメオスタシスを調節し、骨格の完全性を維持する役割がある。
小児期から思春期にかけての成長と活発な骨格のミネラル化を考慮すると、炎症性メディエーターや不十分なビタミンDレベルといった調節変数の根底にある混乱が、JIA患者の骨格発達を変える可能性がある。
・ビタミンDの骨ホメオスタシスへの間接的作用
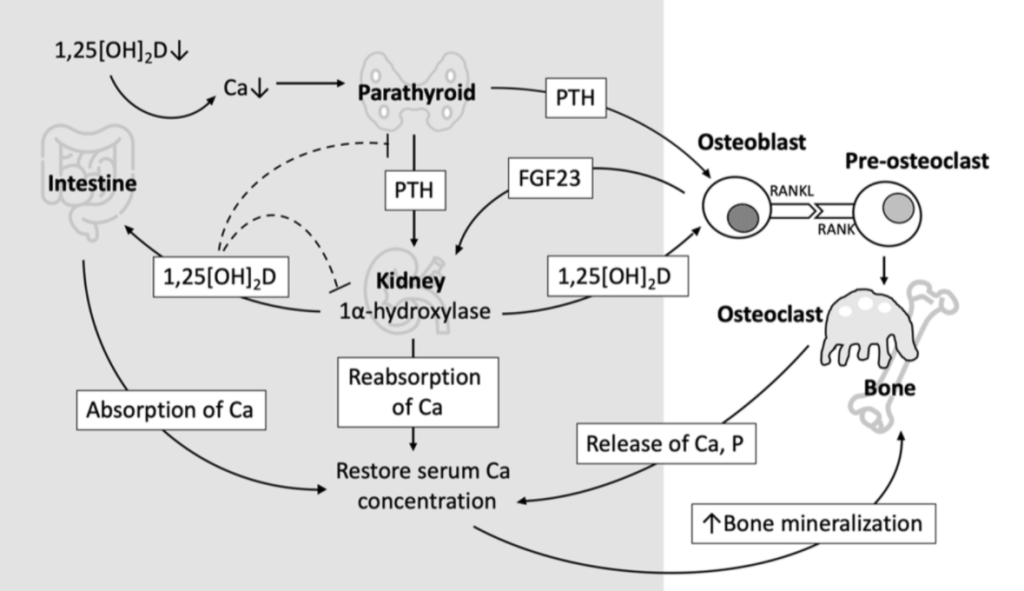
1,25[OH]2Dは関節的にVDRを介した腸管カルシウム吸収の強力な刺激剤として働き、適切な骨塩形成に必要なカルシウムプールを増加させる。
1,25[OH]2Dレベルの低下で腸でのカルシウム吸収が低下し、血清カルシウムレベルが低下する。
血清カルシウムを維持するために副甲状腺がPTHを活発に産生し、腎の再吸収を増加させてカルシウムを骨から移動させる。
・ビタミンDの骨ホメオスタシスへの直接作用
ビタミンDは骨細胞上のVDR結合を介して、骨のホメオスタシスに直接影響を及ぼす。
軟骨細胞におけるVDRシグナルは、RANKL(receptor activator of nuclear factor kappa-Β ligand)の分泌と破骨細胞の誘導を介して骨量を変化させる。
また、VDRシグナルは骨芽細胞におけるFGF23の産生を制御し、その結果、腎臓のCYP27B1の発現を増加させて腎臓のリン酸再吸収を促進させる。
1,25[OH]2Dは、RANKL-RANK破骨細胞刺激を増強することにより、骨格のミネラル化促進に加え、破骨細胞形成および骨吸収を促進する。
さらに1,25[OH]2Dは体内のカルシウムが負のバランスのとき、鉱化阻害物質の発現を増強することで骨格の鉱化を直接阻害することも知られている。VDRシグナルは、骨形成細胞における正常な血清カルシウム濃度下では骨のホメオスタシスに影響を与えないようだ。
以下の図に描かれているように、骨形成細胞、腸、腎臓における1,25[OH]2D-VDRシグナルの相乗効果は、主に腸のカルシウム吸収が低下したときに鉱化骨量を減らすことによって、血清カルシウムのバランスに寄与している。
・ビタミンDの免疫調節作用
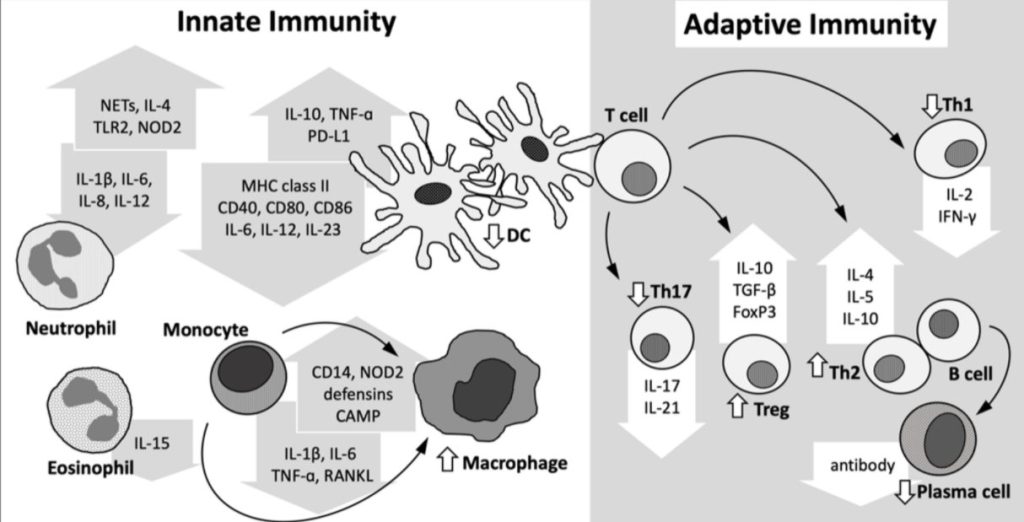
単球、マクロファージ、樹状細胞は、IL-1、IL-6、IL-18 S100タンパクといったJIA関連病原性炎症メディエーターの分泌を制御する重要な免疫細胞。
さらに、Tヘルパー1(Th1)/Tヘルパー17(Th17)細胞および制御性T細胞(Tregs)のアンバランスは自己抗原に対する免疫寛容の喪失につながり、さらに、少関節型/多関節型JIAにおける関節滑膜の炎症および骨のミネラル化の喪失に寄与する。
・自然免疫系
単球とマクロファージは自然免疫において重要な役割を担っており、多くの自己免疫疾患の発症、進行、治癒を司る。
IFN-γ と Toll-like receptor (TLR) シグナルによって、単球とマクロファージでは 25[OH]D を 1,25[OH]2D に異化する能力を持つCYP27B1発現が増加する。
単球はマクロファージとしてVDRを発現しているが、単球がマクロファージに分化する際にVDRの発現量は減少する。
VDRシグナルを通じて、 1,25[OH]2D は抗菌ペプチドの転写を刺激し、酸素ラジカルの形成を変え、IL-10の分泌を増加させ、単球とマクロファージにおける炎症性サイトカイン産生を調節する。
近年、1,25[OH]2D は、免疫細胞、特に単球が抗原に遭遇している間や自然免疫系の分化の過程でエピゲノムを調節することが示されている。
樹状細胞は自然免疫系と適応免疫系の橋渡しをしており、様々な自己免疫疾患においてリンパ球の発達を方向付ける重要な役割を担う。
樹状細胞もVDR とCYP27B1を発現する。
VDRシグナルを通じて 1,25[OH]2D は自然-適応免疫インターフェースを調節し、より炎症の少ない樹状細胞の表現型をもたらす。
具体的には、 1,25[OH]2D は主要組織適合遺伝子複合体(MHC)II、コスティミュレーション分子、接着分子を減少させる一方で、ケモカイン受容体、抗原取込受容体、マクロファージマーカーの発現を増加させることでより寛容でより成熟しない表現型に樹状細胞を誘導する。
さらに、樹状細胞はVDRシグナルによってIL-10の分泌を増加させ、IL-6、IL-12、IL-23の産生を減少させることもわかっている。
さらに、1,25[OH]2D は樹状細胞を調節、自己反応性Tリンパ球の増殖を抑制、Tリンパ球のアポトーシスの促進に関与し、プログラムデスリーガンド1PD-L1)の発現とTNF分泌を介してTregを誘導する。
好中球はCYP27B1を持たないが、そのVDR mRNAの発現量は単球と同程度。
最近の研究では、ビタミンDは様々な感染条件下で、好中球の細胞外トラップ(NET)の形成を促進し、抗炎症サイトカインIL-4の産生をアップレギュレートし、炎症性サイトカインをダウンレギュレートすることが示唆された。
また、ビタミンDはパターン認識受容体TLR2とNucleotide Binding Oligomerization Domain Containing 2(NOD2)をアップレギュレートする一方で、サイトカインシグナル(SOCS)-1およびSOCS-3の誘導をIL-4依存的に抑制することでTLRによる炎症をネガティブに制御していることが明らかになった。
また、1,25[OH]2D で治療した慢性閉塞性肺疾患患者では、好中球のアポトーシスが増加することが示唆された。
さらに、ビタミンDはIL-15産生を低下させ、好酸球の変化を介して免疫グロブリンE(IgE)依存性のマスト細胞の活性化を抑制することが示されている。
・適応免疫システム
抗原特異的免疫応答は、リンパ球と抗原提示樹状細胞の相互作用によって媒介される。
VDRシグナル伝達時に樹状細胞が発現するサイトカインプロファイルによると、1,25[OH]2D はTh1およびTh17分化を抑制しながらTregを誘導する。
さらに、Tリンパ球におけるCYP27B1とVDRの発見に続き、1,25[OH]2D のT細胞への直接作用も明らかになった。
具体的には、ナイーブT細胞が活性化される過程でVDR発現が徐々に増加する。
さらに1,25[OH]2D は、IL-10とFoxP3の発現を介してTregの分化を誘導することで、炎症性免疫反応を制限する。
最近の研究では、滑液のエフェクターTreg細胞における重要な制御因子としてVDRの重要性がさらに確認され、JIA患者におけるFoxP3およびT-betの両方の発現と正相関していることが分かっている。
T細胞と同様に、Bリンパ球もCYP27B1およびVDRにポジティブである。
1,25[OH]2D は抗体産生を妨害し、活性化B細胞のアポトーシスを誘導することが示されている。
・その他
関節腔を覆う滑膜線維芽細胞はVDRを発現しており、ビタミンDシグナルに応答的である。
JIAの滑膜繊維芽細胞に対するビタミンDの直接的な効果はまだ調べられていないが、最適レベル以下のビタミンDは関節リウマチの繊維芽細胞様滑膜細胞においてTNF-αとIL-6の発現を減少させ、炎症による破骨細胞形成を抑制する。
さらに、高濃度の1,25[OH]2Dは滑膜繊維芽細胞の浸潤を抑制し、IL-1βとマトリックスメタロプロテアーゼ-1の両方の産生を抑制する。
1,25[OH]2Dは炎症状態の時にのみ炎症反応を負に制御することが示唆されているので、1,25[OH]2Dによって誘導される滑膜線維芽細胞のアポトーシスは、TNF-α存在下でのみ起こる。
*JIA患者におけるビタミンDの臨床的意義
・ビタミンD濃度とJIA
多くの研究でJIA患者において血清25[OH]D欠乏または不足が報告されている。
JIA患者における25[OH]Dの最適値以下は、JIA研究の84.2%(38件中32件)で報告されている。
さらにメタアナリシスでは、JIA患者の最大82%でビタミンDが不足していると報告された。
最近のレビューでも、JIA研究の64.3%(14件中9件)が、JIA患者の平均25[OH]D濃度が健康な患者よりも有意に低いと報告している。
一方で、メンデルランダム法を用いたある研究では、25[OH]DレベルとJIAの間に因果関係がないと報告されている。
・JIA患者におけるビタミンD濃度とBMD
JIA患者における25[OH]D値と骨密度(BMD)の関連も検討されている。
48人のJIA患者を対象とした横断研究では、血清1,25[OH]D濃度が、患者の79.6%を低BMD群と正常BMD群のいずれかに正確に分化させることが示された。
JIA患者、特に全身型発症の患者では25[OH]D値が低下し、PTH値が上昇していることが判明したことから、より有効な薬剤を使用してもJIA患者の骨塩量が長期にわたって正常にならない理由の一端に、ビタミンDとその活性代謝物の存在があると推測される。
・ビタミンD濃度とJIAの疾患活動性
ビタミンDレベルがJIAの疾患活動性をどのように変えるかについては論争がある。
募集した研究の約半分(15件中7件)は、疾患活動性が高いか、炎症性バイオマーカーが上昇した患者において25[OH]D値の逆相関が示された。
ビタミンDがJIAの疾患活動性に及ぼす影響に関する最近の研究でも、同様の傾向が見られた。
さらに、血清25[OH]D値の低下は、JIA関連ぶどう膜炎の存在やJIAの罹病期間と相関があることも報告されている。
現在の疫学研究とその根底にある免疫調節機構を考慮すると、JIA患者のビタミンD欠乏を適切なビタミンD補充で是正することには潜在的な利益が生じる。
・ビタミンDシグナル伝達とJIAのゲノム上の関連性
JIAにおけるビタミンDの意義は、ゲノムレベルでも立証された。
ヒト染色体12q13.1に位置する100kbのVDR遺伝子のうち、ApaI、BsmI、Cdx2、FokI、TaqIは最も広く研究されている多型である。
ビタミンD状態はVDRの遺伝子型とは無関係であったが、ApaIとCdx2の多型はJIA患者と非罹患対照者との間で有意に異なっていた。
Cdx2多型は、腸管上皮細胞における遺伝子転写に関連するVDR遺伝子プロモーター領域に位置し、腸のカルシウム吸収に影響を与える。
ApaI多型はそれ自身は機能しないが、VDR mRNAの安定性を調節する、あるいは他の隣接遺伝子座と連鎖不平衡にあり、JIAの発症に関与しているとの仮説が立てられている。
セルビアのJIA患者では、VDRの多型が脂質プロファイルを変化させることも発見されている。
最近、PTPN2とビタミンD経路遺伝子との間の遺伝子間相互作用が、2つの独立したJIA症例対照コホートにおいて証明され、再現された。
特に、GC、CYP24A1、CYP2R1、DHCR7を含むビタミンD経路遺伝子のマイナーアレルは、結合タンパク質濃度の低下と循環25[OH]Dレベルの低下の両方と関連していた。
PTPN2遺伝子の発現はビタミンDによって制御されていることが知られており、観察された遺伝子-遺伝子相互作用は、PTPN2とビタミンD経路の遺伝子とのエピスタシスがJIAのリスクに寄与していることを示唆している。
・JIAにおけるビタミンDの補給
ビタミンD不足は子供たちの成長における世界的な問題となっており、乳幼児の栄養欠乏性くる病の予防には、1日400IUから600IUのビタミンD摂取が一般的とされている。
ビタミンDは、強化牛乳や魚油など限られた食品にしか含まれていないが、十分なビタミンD合成には、日光への曝露が不可欠。
皮膚の色素、緯度、季節、一日の時間帯、日光を浴びる面積などの要因が、日光を浴びることによるビタミンDの生成効率に影響を与える。
すべての変数を考慮して、ビタミンD濃度を維持し欠乏症を避けるためには週2回、午前10時から午後3時の間に腕と脚を5〜30分間日光に当てることが推奨される。
さらに米国皮膚科学会は、ニューヨーク在住の肌の白い人が夏の真昼に2〜5分間日光を浴びると、ビタミンDの最大産生が起こると述べている。
しかし、皮膚がんのリスクがあるため無防備な日光浴は推奨されない。
JIA患者における低ビタミン血症の高い有病率とステロイドの使用を考慮し、慢性炎症性リウマチの小児に対する最適なビタミンDの必要量が過去10年間議論されてきた。
米国小児科学会のガイドラインでは1日400IUを最低限の投与量とすることを推奨している。
まとめ
現在の治療法は、JIAの全身性炎症の制御と症状の緩和に顕著な改善をもたらすが、長期的な骨の健康状態の問題や、薬物関連の副作用、感染、悪性腫瘍などの懸念から、費用対効果の高い治療法や副作用の少ない栄養補給が模索されている。
ビタミンDは、カルシウムのホメオスタシスを変化させ、骨の健康を調節するのに不可欠。
ビタミンDはその内分泌活性以外にも、上に要約したように単球やマクロファージの免疫調節活性を高め、リンパ球が産生する炎症性サイトカインを抑制する作用がある。
JIA患者におけるビタミンD不足の有病率、骨塩量や免疫調節の変化を考慮し、JIAにおけるビタミンD補給の研究が盛んに行われている。
JIA患者におけるビタミンDの臨床的意義は過去に報告されているが、限られたランダム化比較試験のデータでは、ビタミンD補給による疾患活動性の抑制や骨塩量の改善といった治療効果は支持されていないが、それらの結果は、研究集団、ビタミンD補充法、アウトカム測定、ビタミンD欠乏の定義などの点で研究デザインの不均一性も一因と考えられる。
結論として、メカニズムおよび疫学的データは、JIAにおける骨の健康促進および疾患状態の調節におけるビタミンDの役割を支持するものである。しかし、JIA患者におけるビタミンD補給の有効性を明らかにし、患者にとって最適なビタミンDレベルを決定するためにはさらなるエビデンスが必要。